- Indice:
- Che cos'è l'anestesia generale e a che cosa serve?
- La visita anestesiologica
- Classificazione ASA PS (American Society of Anesthesiologist – Physical Status)
- Quali farmaci vengono utilizzati nelle procedure di elezione
- I rischi dell'anestesia generale
- Come prepararsi al meglio
- Conclusioni
- Bibliografia
Che cos'è l'anestesia generale e a che cosa serve?
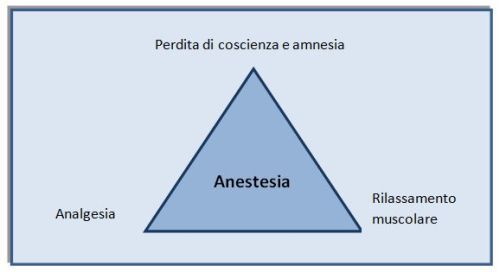
L’anestesia generale è una condizione farmacologicamente indotta e reversibile di perdita dello stato di coscienza, accompagnato da rilassamento muscolare e analgesia, che perdurano per tutta la durata della procedura chirurgica (Barash et Al 2015). A questo scopo vengono utilizzate più classi di farmaci, che agiscono alterando la trasmissione dello stimolo nervoso dalla periferia verso il sistema nervoso centrale. L’anestesia generale viene praticata in regime di totale sicurezza.
Durante il “sonno”, l’anestesista si prende cura di controllare le funzioni vitali del paziente, ovvero la frequenza cardiaca, la pressione arteriosa e la saturazione di ossigeno, con un adeguato monitoraggio, e di correggerle se necessario.
Viene inoltre garantito un supporto ventilatorio di respirazione “assistita”, proprio perché i farmaci utilizzati sviluppano un’azione centrale di depressione respiratoria.
Un’altra caratteristica fondamentale dell’anestesia generale è l’amnesia, l’oblio, che consente al paziente di vivere il risveglio con maggiore serenità.
L’anestesia ci permette quindi di affrontare ogni tipo di intervento chirurgico, togliendo la memoria per l’evento e garantendo la totale assenza di dolore al momento dell’incisione chirurgica e nel periodo post-operatorio. Inoltre, in caso di interventi in laparoscopia, l’anestesia generale fa sì che il paziente non sviluppi problemi respiratori dovuti all’insufflazione di gas in addome.
La visita anestesiologica
Durante questa valutazione, l’anestesista decide l’eventuale necessità di farmaci nel periodo pre-operatorio, scelta che viene effettuata in maniera diversa per ogni paziente, proprio come un vestito su misura. Ad alcuni pazienti, infatti, si prescrivono ansiolitici, ad altri diverse tipologie di molecole antidolorifiche al fine di ottenere un ottimale controllo del dolore post operatorio e di prevenire la comparsa di dolore cronico o, peggio, di dolore neuropatico, una vera malattia del dolore, in sé.
In questa fase, infine, è premura dell’anestesista comunicare al paziente il suo rischio operatorio proprio in relazione alle condizioni cliniche (rischio ASA).
Classificazione ASA PS (American Society of Anesthesiologist – Physical Status)
II paziente con patologia sistemica di modesta entità, senza limitazione funzionale
III paziente con patologia sistemica grave con lieve limitazione funzionale
IV paziente con patologia sistemica grave che lo pone in costante pericolo di vita
V paziente con patologia sistemica molto grave, che potrebbe non sopravvivere senza l’intervento chirurgico
Quali farmaci vengono utilizzati nelle procedure di elezione
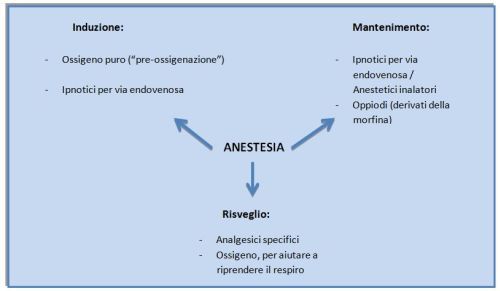
In questa prima fase, l’anestesista avvicina al paziente una mascherina con ossigeno puro, per favorire una migliore ossigenazione polmonare prima delle manovre di intubazione, in cui il tubo per respirare viene inserito attraverso la bocca per arrivare in trachea (“intubazione oro-tracheale”).
Per il mantenimento dell’anestesia generale, si può continuare con la sola somministrazione endovenosa (Total Intra Venous Anesthesia, TIVA) o passare alla cosiddetta anestesia combinata, ovvero endovenosa e inalatoria, tramite l’inalazione di vapori gassosi. La scelta si basa generalmente sulle caratteristiche del paziente e sul tipo di intervento (Jerath et A. 2016; Sohn e Ryu 2016).
I farmaci più utilizzati sono:
- ipnotici per via endovenosa, di cui si sfrutta l’effetto amnesico, sulle memoria, e di rilassatezza per l’induzione all’anestesia generale. Questi forniscono incoscienza e una mancata risposta allo stimolo doloroso, e fanno sì che si possa ottenere un buon grado di profondità dell’anestesia tale da permettere le successive manovre. Si può sfruttare il loro effetto anche durante tutta la durata dell’intervento chirurgico, se l’anestesista opta per l’anestesia endovenosa, TIVA (Katzung et Al 2011);
- oppioidi e derivati morfinici, anch’essi utilizzati sia per la fase iniziale sia per il mantenimento dell’anestesia. Questi farmaci forniscono un ottimale controllo del dolore intra e post operatorio. Sono quindi dosati in base al tipo di intervento e alle necessità del paziente. Gli oppioidi esercitano sia un’azione a livello del midollo spinale, inibendo i neuroni del dolore, sia a livello sovraspinale, favorendo la liberazione di sostanze naturali, prodotte nel cervello, che hanno una funzione analgesica (“oppioidi endogeni”) (Katzung et Al 2011).
Al termine dell’intervento, l’anestesista inizia la somministrazione di analgesici specifici, anche in questo caso scelti e dosati in base alla procedura chirurgica appena effettuata. Vengono lentamente scalati gli oppioidi precedentemente usati, per sostituirli a staffetta con morfina, antinfiammatori non steroidei e paracetamolo (MAPAR 2015; Gruenewald e Dempfle 2016).
I rischi dell'anestesia generale
- nausea e vomito, che possono essere controllati con la somministrazione di farmaci per via endovenosa in maniera preventiva, basandosi su un indice di rischio (“score di Apfel”);
- mal di gola o fastidio a parlare a causa dell’intubazione oro-tracheale, trattabile con farmaci nel post operatorio. Generalmente si risolve in poche ore dopo l’intervento chirurgico;
- shock anafilattico dovuto a reazioni allergiche a farmaci. Per questo motivo è fondamentale comunicare al medico anestesista, durante la visita pre-operatoria, l’eventuale presenza di allergie, familiarità per allergie o pregresse reazioni all’anestesia, e sensibilità a cibi o altre sostanze.
Come prepararsi al meglio
E’ fondamentale inoltre una corretta preparazione intestinale per qualsiasi tipo di intervento si vada ad affrontare: la regolarità intestinale permette infatti un migliore assorbimento dei farmaci e una più rapida ripresa dell’alimentazione.
A questo scopo è utile sottolineare l’importanza dell’assunzione di fermenti lattici probiotici o simbiotici, che aiutano a mantenere vitale la flora intestinale, soprattutto in considerazione dell’ampio uso degli antibiotici nel periodo peri-operatorio (Wassenaar 2016). Come emerge da recenti studi, infatti, sembra fondamentale iniziare una terapia preoperatoria con fermenti lattici cosiddetti simbiotici, che agiscono a livello dell’intestino tenue e dell’intestino crasso, garantendo in questo modo difesa e riequilibrio dell’intera flora batterica intestinale (Graziottin 2016).
E’ utile infine sospendere i fitofarmaci cosiddetti naturali, che potrebbero interagire con i farmaci utilizzati per l’anestesia e l’analgesia, almeno una settimana prima.
Occorre poi ricordarsi di comunicare al medico anestesista ogni terapia recentemente interrotta e l’uso abituale di integratori o prodotti da banco, che potrebbero comunque interagire con i farmaci somministrati durante il periodo peri-operatorio.
Conclusioni
E’ importante prepararsi bene all’anestesia generale, soprattutto per un intervento programmato:
- seguendo stili di vita sani;
- chiedendo al chirurgo tutte le informazioni pertinenti all’intervento, così da affrontare l’evento con la massima serenità;
- informando l’anestesista di tutte le terapie in corso, anche con farmaci da banco o di erboristeria, per evitare interazioni farmacologiche inattese con i farmaci dell’anestesia.
Bibliografia
Trattato di anestesia clinica
Antonio Delfino Editore, 2015
Graziottin A.
Microbiota intestinale e salute della donna: un universo da scoprire
alessandragraziottin.it/schede mediche
Gruenewald M, Dempfle A.
Analgesia-nociception monitoring for opioid guidance: meta-analysis of randomized clinical trials
Minerva Anestesiol. 2016 Nov 3. [Epub ahead of print]
Jerath A, Panckhurst J, Parotto M, Lightfoot N, Wasowicz M, Ferguson ND, Steel A, Beattie WS.
Safety and efficacy of volatile anesthetic agents compared with standard intravenous Midazolam/Propofol sedation in ventilated critical care patients: a meta-analysis and systematic review of prospective trials
Anesth Analg. 2016 Nov 8. [Epub ahead of print]
Katzung BG, Masters SB, Trevor AJ.
Farmacologia Clinica
Piccin Editore, 2011
MAPAR
Protocolli di anestesia e rianimazione
Antonio Delfino Editore, 2015
Quecedo Gutiérrez L, Ruiz Abascal R, Calvo Vecino JM, Peral García AI, Matute González E, Muñoz Alameda LE, Guasch Arévalo E, Gilsanz Rodríguez F.
“Do not do” recommendations of the Spanish Society of Anaesthesiology, critical care and pain therapy
Esp Anestesiol Reanim. 2016 Nov; 63 (9): 519-527
Sohn HM, Ryu JH.
Monitored anesthesia care in and outside the operating room
Korean J Anesthesiol. 2016 Aug; 69 (4): 319-26. doi: 10.4097/kjae.2016.69.4.319. Epub 2016 Jun 22
Wassenaar TM.
Insights from 100 years of research with probiotic E. Coli
Eur J Microbiol Immunol (Bp). 2016 Sep 29; 6 (3): 147-161. eCollection 2016











